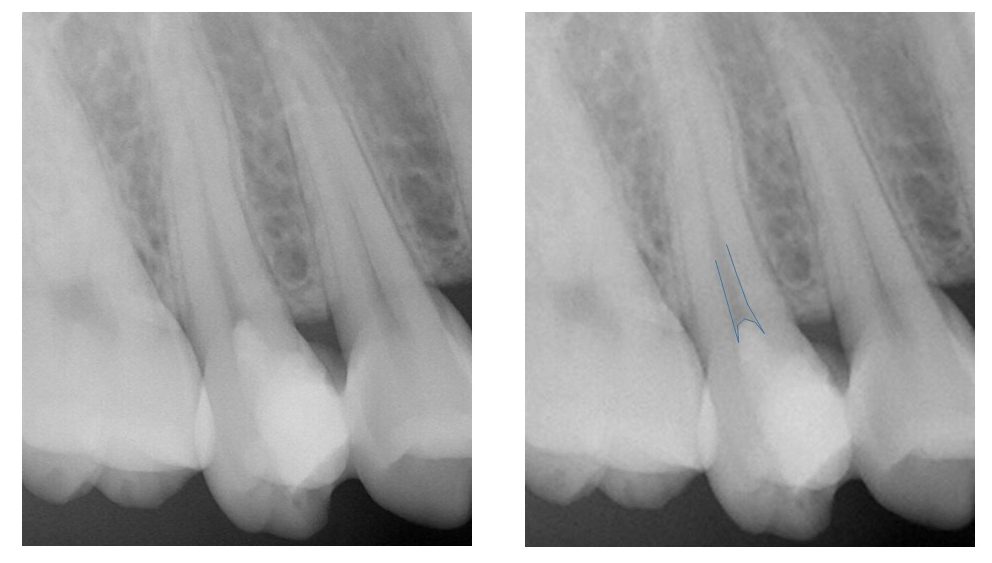
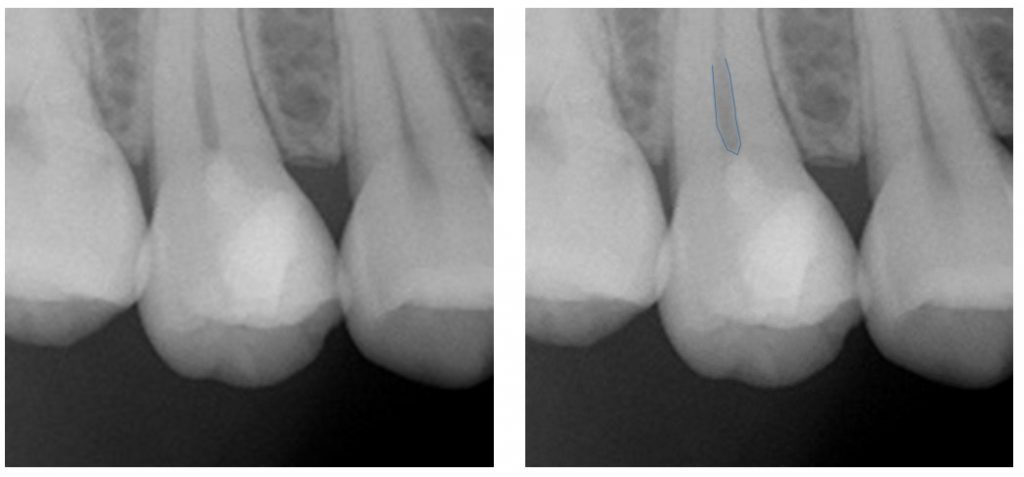
右上6番、24歳女性のう蝕処置で現在特に症状はなく、歯髄は健康と考えられるが、 う蝕は深い。
1時間程度のものを編集してます。MTAを貼付する直前までですh
歯髄が健康で(特に症状はなく)大きなう蝕をもつ若年者の処置は意外と難しい。う蝕を完全に取りきると抜髄になるし、う蝕を残してフッ素等のセメントでカバーしていくのか。どちらを選択するのかは難しい判断です。やはり、抜髄をするとどんなに丁寧にしても、感染根管になる可能性はあるし、また、失活歯の破折の恐れもあるので抜髄は避けたい。実際に今回の症例では、隣の7番が大きな病巣をもつ感染根管になっている。一方で、露髄を避けるためにう蝕象牙質を残して、フッ素入りセメントや抗生剤などでカバーする方法は、以前にも書いたが、どの程度の厚みのう蝕象牙質を残すの?とか細菌叢に対する診断同定がないので、やや予後に不安を残す気がする。今回の症例でもレジン充填の下に軟化象牙質の発生があり、う蝕象牙質の完全除去はやはり基本な気がする。
そこで、第三の方法として、う蝕象牙質の完全除去を目指し、露髄部分はMTAでカバーするという”直接覆髄”が選択肢としてあげられる。
近年、MTAという材料が開発、臨床応用されてその臨床予後の良いことが数多く報告されています。ただし、歴史の浅い材料なのでその使用方法や適応に数々の疑問があるのも事実です。今回は、う蝕の完全除去にはクラレ社の”カリエスディテクター”を使用しました。また、歯髄直上の象牙質切削にはEr-YAGレーザーを用いています。Er-YAGレーザーでは非接触で象牙質および歯髄組織の蒸散が可能なので、余分な圧を歯髄にかけることなく、感染象牙質および感染歯髄の除去が可能です。また、ラウンドバーではバーの先端の大きさでの削合しかできませんが、Er-YAGレーザーではう蝕象牙質の選択的な削除が可能です。
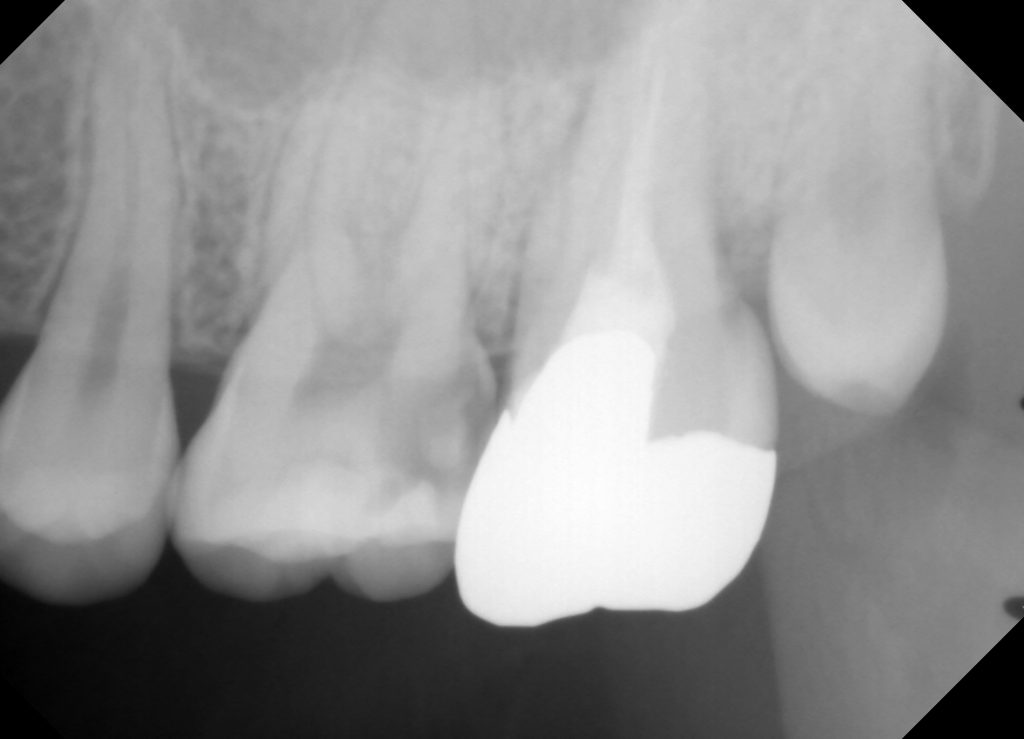 術前:歯髄に近接する大きなX線透過像あり。
術前:歯髄に近接する大きなX線透過像あり。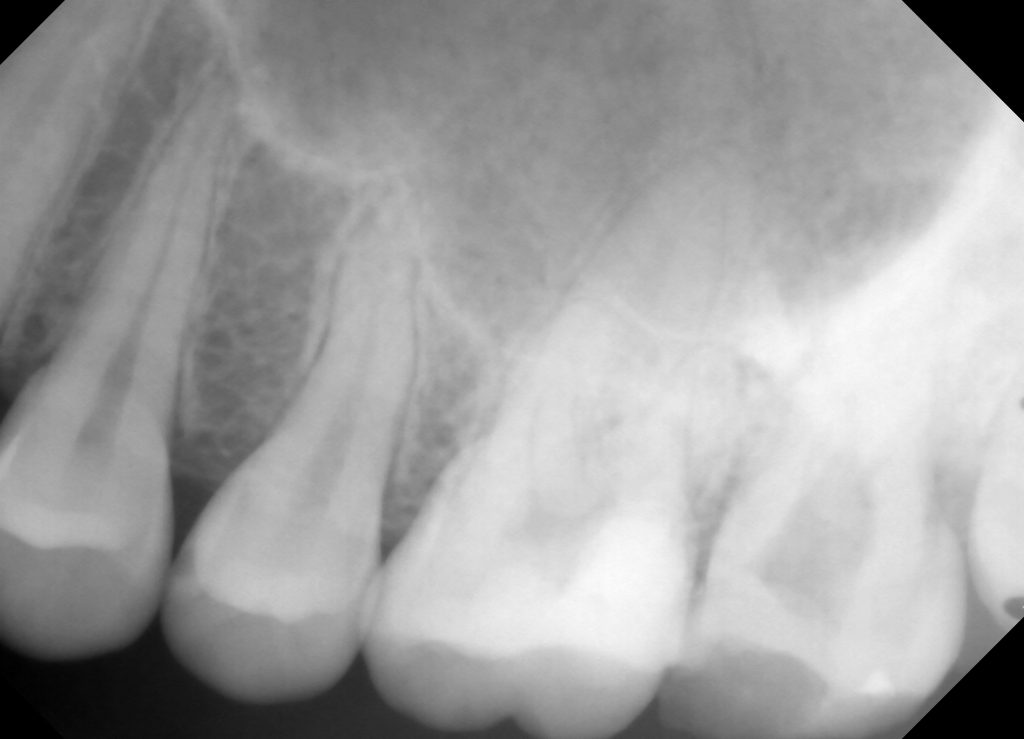 術直後:MTAによる直接覆髄後、7番も根管治療を開始してます。6番にはやや冷水痛が認められます。
術直後:MTAによる直接覆髄後、7番も根管治療を開始してます。6番にはやや冷水痛が認められます。