タイトルの通りですが、なぜするのでしょう?
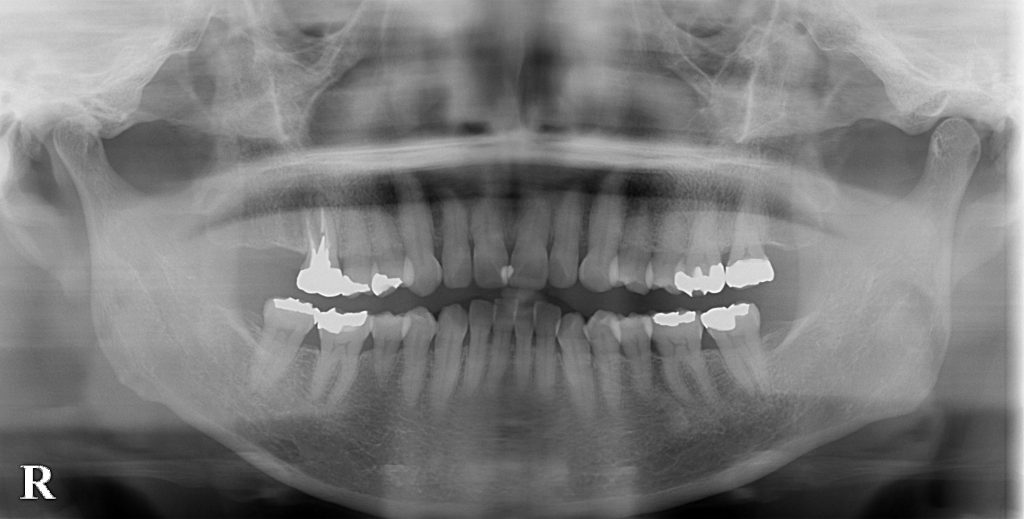
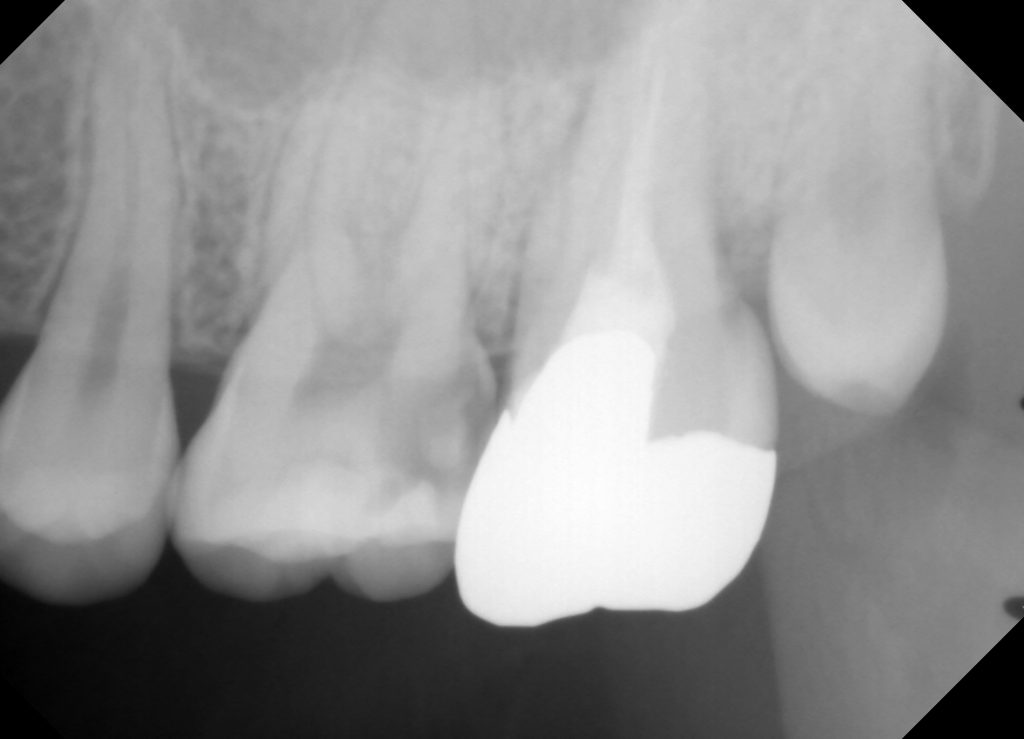
右上の6番の違和感を訴えられ、来院されました。右上の7番は抜歯してありますね。(画面向かって左上の歯が一本少ない)なんとなく変な感じがするもののいまいちパノラマ写真では不明です。
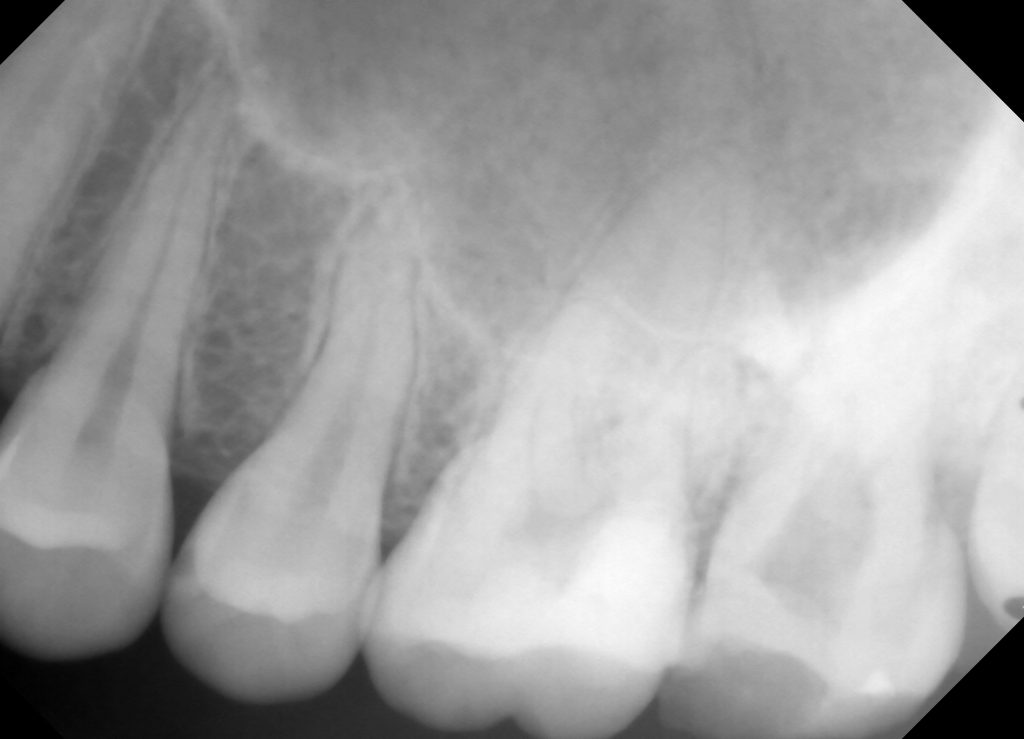
デンタルX-線では遠心根がおかしいようにも見えます。
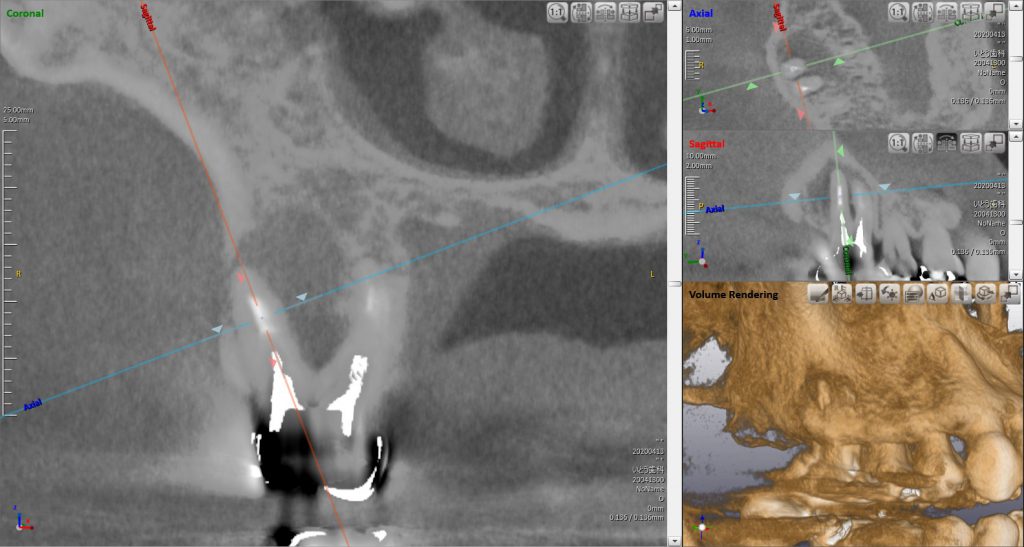
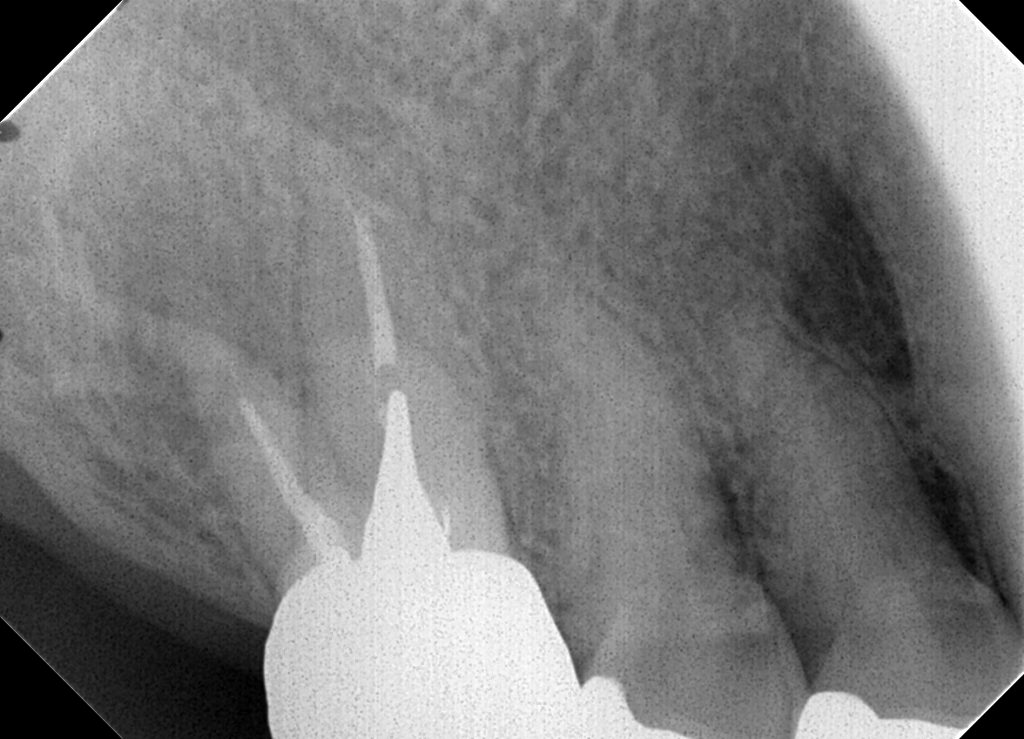
CTで観察すると明らかに、大きな病巣(黒く、骨の様相が異なっている部分がある。)を認めます。これが、違和感の原因です。このような病巣を残したままにすると、もちろん将来的には痛むでしょうし、今でも血中感染の原因(=菌血症)となるので何とかしたほうがいいと思います。また、CTから若干、上顎洞の炎症もあるように見えます。この歯が原因で、直接的もしくは間接的に上顎洞炎(蓄膿)を惹起もしくは憎悪している可能性も否定できません。このような状態では免疫力の低下も引き起こすかもしれません。このような場合に、よその歯医者さんで、”様子を見ましょう”とか”抗生剤でも飲みましょう”とか言われるかもしれませんが、それは”痛くない歯に手をだして抜歯になる”という結末が見えているから、そのような提案がなされるのです。だれも、やぶへびをつついて、恨まれたくないのです。けど、ぼくは治療をお勧めします。今痛くはないけど、今、現在、体のためによくないし、待っていても治りません。(短期的には、抗生剤でも飲んどけばその場はしのげます。)(このような決断で何度痛い目にあったことか?)
今回の治療の目標は”歯を直す”ことではありません!!体の中から”感染源”をなくすことです。その目標を達成するに一番簡単な手段は”抜歯”です。短期間で、保険も聞きますので安く早く感染源の除去ができます。どうしても、歯を残したいなら歯の中からお掃除をする根管治療です。これは場合によっては外科を伴う場合もありますし、また、歯が破折していたなら、抜歯です。
痛くなく、安く、歯も残したいという都合のいい方法はありません(あるなら、もう治療してあるはずです)。逆に、顕微鏡をつかって、新しい材料を使えば必ず歯が残せるという保証もありません。そこで、選択をするのは、患者さんです。
あ~ と残りの文章はまた気が向いたら~~